I forkant av kommende helse- og omsorgsplan, ønsker vi å formidle noen faglig innspill til diskusjonene som pågår i aviser og sosiale medier, hvorfor endringene er nødvendige, hvorfor det er viktig å få kontroll på kommuneøkonomien og hvor viktig hjemmebaserte tjenester er.
Dagens situasjon
Den økonomiske situasjonen i Tjeldsund kommune utfordrer oss. Skulle vi få kontroll på økonomien i neste økonomiplanperiode, står vi likevel igjen med et stort utfordringsbilde: Mangel på arbeidskraft og en drastisk økning i antall eldre over 80 år. Det at vi blir eldre er ikke noe negativt i seg selv – det er et bevis på at mennesker gjør mange kloke valg for å ivareta egen helse. Eldre er en viktig ressurs i lokalsamfunnet, og bidrar godt inn i næromsorg og i nærmiljøet de bor i. Likevel er det en kjensgjerning at når antall eldre øker, og at antall barnefødsler har gått ned over år, at unge flytter til mer sentrale strøk, at færre utdanner seg innenfor helse- omsorg, helse Nord endrer i sine tjenester, står vi ovenfor problemstillinger vi ikke har vært borti før.
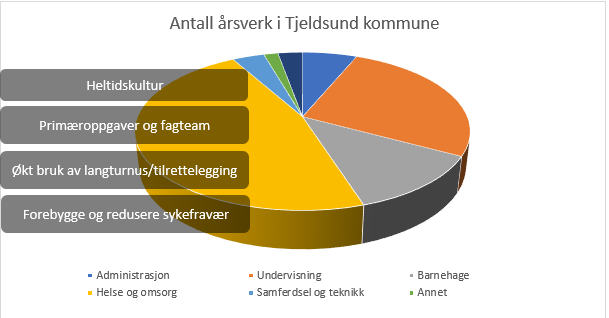
I Tjeldsund kommune, har vi 399 årsverk, halvparten er tilknyttet Helse- og omsorg. Av kommunens utgifter for 2022 ser vi at omtrent 50 % er knyttet til fagområde helse- omsorg og sosial.
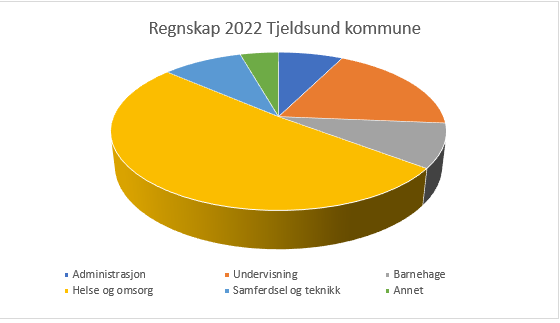
Tall hentet fra regnskap pr 2022: Annet: Kirke, politisk, kultur. Skole: Inkludert skolene Kongsvik og Sandstrand. Helse og omsorg: Inkludert Forebygging, ETS Medisinske senter, NAV, institusjoner, hjemmebaserte tjenester og miljøtjenesten.
Institusjonstjenester og dekningsgrad
Dekningsgrad forteller hvor mange institusjonsplasser man har i forhold til innbyggere over 80 år. I 2022 hadde Tjeldsund kommune 69 institusjonsplasser (alders- og sykehjemsplasser, ikke hensyntatt godkjente dobbeltrom), og 297 innbyggere over 80 år. Dette ga oss en dekningsgrad på 23,2 %. Sett under ett, har hele landet gjennomsnittlig en dekningsgrad på 16 %.
Når man snakker om dekningsgrad, er man avhengig av å se hele tjenestebilde under ett. Det finnes ikke et eksakt fasitsvar på hvor høy eller lav den skal være. Lavere dekningsgrad kan kompenseres med økt hjemmesykepleie, og omvendt. Dekningsgrad hensyntar ikke strukturer og fordeling av institusjonsplasser pr bygg, noe som kan ha betydning for effektiv utnyttelse av kompetanse.
Innbyggere, aldersbæreevne og kompetanse
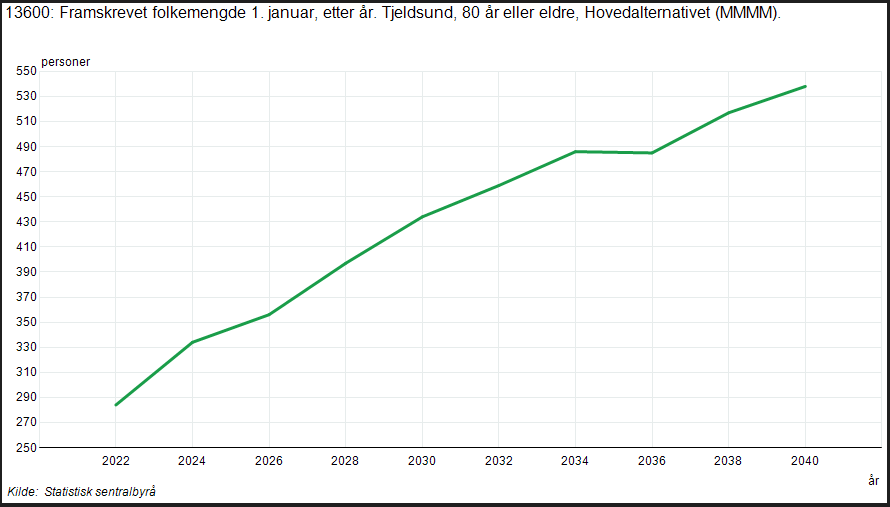
Eldrebølgen hører ikke lengre fremtiden til. Det er noe vi står midt i, noe vi forholder oss til hver dag og noe som kommer til å få betydning for hvordan kommunen må fordele sine ressurser fremover.
Vi forholder oss også til utfordringen med å få tak i fagfolk.
Ved våre enheter pr i dag mangler vi både sykepleiere og helsefagarbeidere. Dette er stillinger som utlyses jevnt gjennom året, men som vi ikke får respons på. Det er ikke slik at det bare er interne forhold som gjør at vi ikke klarer å rekruttere de ansatte vi trenger. Søkertallet til sykepleierutdanningen er lavt. Nedgangen i antall søkere til utdanning, kan henge sammen med nedgang i antall barnefødsler gjennom de siste 20 årene.
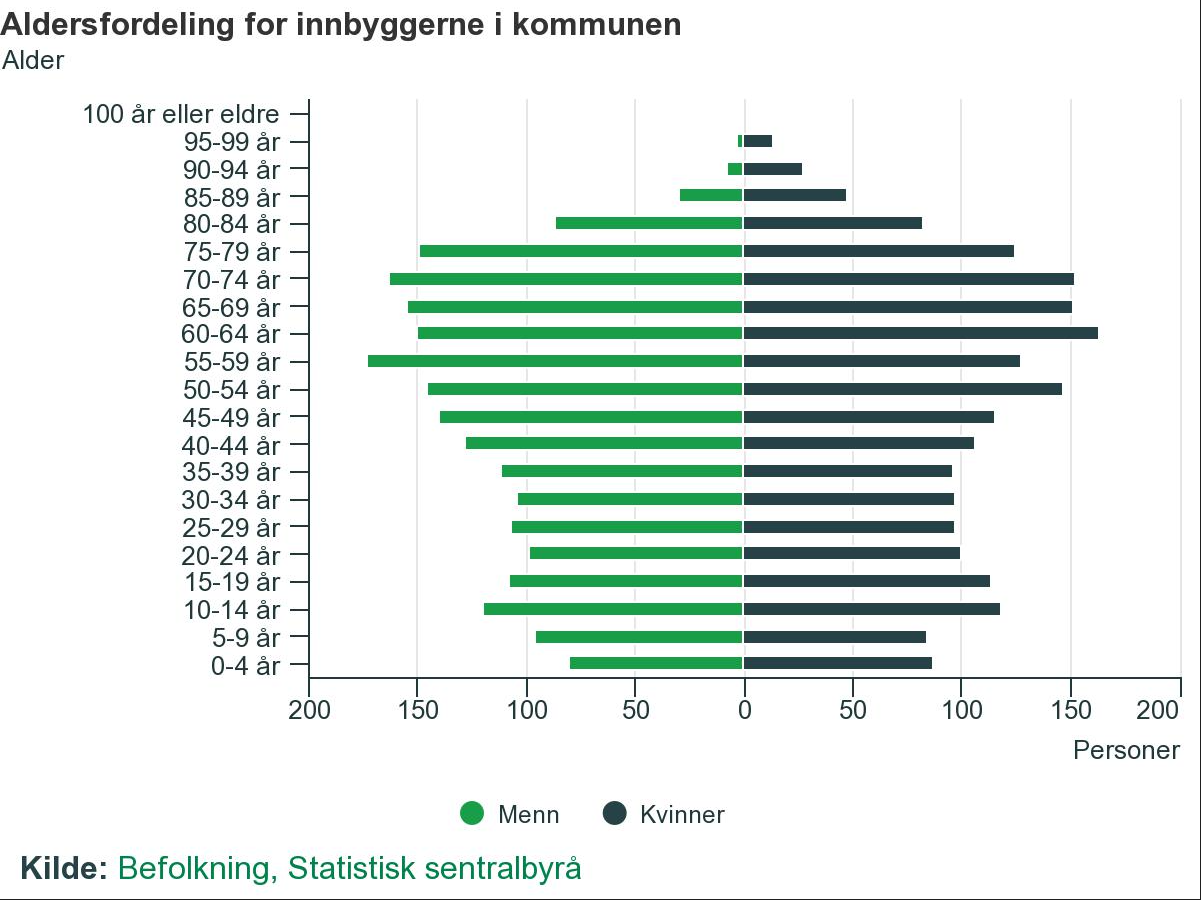
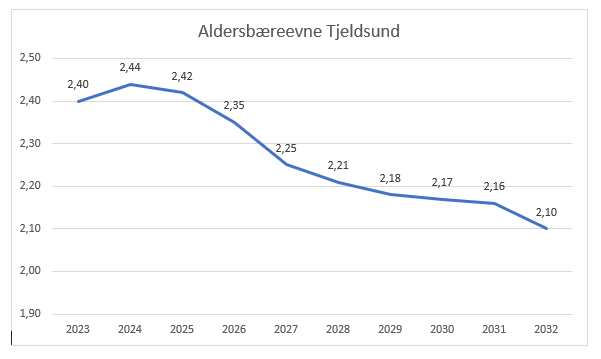
Antall personer i yrkesaktiv alder mellom 16 og 66 år er lavere i Tjeldsund kommune enn landet for øvrig, vi har flere 80-åringer enn 18-åringer. Denne utviklingen er ikke utelukkende en utfordring for Tjeldsund, men den krever likevel lokale løsninger.
Fire store utfordringer
Oppsummert er det fire forhold vi må forholde oss til fremover:
- Vi mangler nødvendig kompetanse og arbeidskraft i dag, og må forholde oss til en virkelighet der kompetanse er en knapphet også fremover
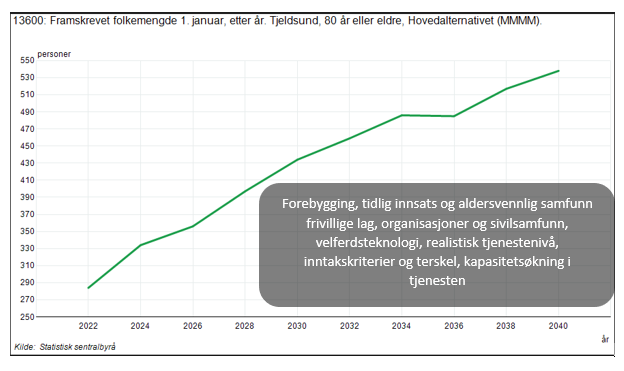
- Det blir flere eldre over 80 år, en vekst på nesten 50% innen kun 6 år
- Trang kommuneøkonomi
- Institusjonene våre består av eldre bygninger, med vedlikeholdsbehov og er spredt over større avstander
I dette landskapet skal vi drifte en helse- og omsorgstjeneste innenfor lovverket i dag, og planlegge en bærekraftig tjeneste for fremtiden. Som kommune må vi ta inn over oss den virkeligheten vi står overfor og legge langsiktige og realistiske planer.
Det å fortsette med en desentral institusjonsstruktur vil gjøre at vi må fordele vår kompetanse på ulike lokasjoner. Når vi ikke får tak i denne kompetansen, vil det være vanskelig å tilby faglig forsvarlig tjeneste jevnt over i kommunen. Helse- og omsorgstjenester krever stadig økt kompetanse og det kreves mer hjemmebehandling av pasienter i alle aldersgrupper.
Hvis vi fortsetter med institusjonstjenester i Tjeldsund kommune slik som i 2022, med samme struktur og dimensjonering med institusjonsplasser til 23,3 % av befolkningen, og vi har 140 flere innbyggere over 80 år i 2030, ser det tilsynelatende ut som at vi mangler 30 institusjonsplasser om bare 6 år. Og kanskje så mange som 70 plasser i 2050.
Hvis vi tar utgangspunkt i de samme økonomiske betingelsene som i dag, vil vi i helse- og omsorg spise nesten 75% av kommunens midler allerede i 2030, og det blir langt mindre igjen til skoler, barnehager, teknisk, drift og nødvendige støttefunksjoner.
Hvor vi skal hente fagfolk, vet vi ikke.
Så lenge vi er på Robek-listen får vi ikke tatt opp lån, slik at nye, mer effektive bygg ikke er en realitet. Dette gjør at hjemmebaserte tjenester får en helt sentral posisjon fremover. Her må vi følge nøye med, ha gode statistikker og analyser, slik at vi dimensjonerer tjenesten etter behov.
I tillegg arbeider Helse Nord med en større omstrukturering. Dette utfordrer oss i kommunen, og vi må belage oss på å håndtere flere og mer komplekse problemstillinger enn i dag. Dette krever også mer spesialiserte tjenester i kommunal regi. En desentralisert struktur gjør at vi har vansker med å utvikle robuste fagteam. Det å få jobbe i sterke fagmiljøer, er noe som også vil gjøre våre arbeidsplasser mer attraktiv og øke sjansen for å rekruttere nødvendig kompetanse. En desentral struktur gjør det også utfordrende med å effektivisere og å utnytte våre ressurser på tvers av større avstander.
I en anstrengt kommuneøkonomi, kan en overgang fra institusjonsomsorg til boliger med heldøgns omsorg (for eksempel Novatun), gjøre at staten tar flere kostnader. Gode hjemmebaserte tjenester gjør at folk kan bo i egen bolig lengre, og man unngår fordyrende institusjonsopphold.
Kommuneøkonomien har over flere år også satt en demper på vedlikehold og investeringer. Skånland sykehjem, vår største, men også eldste institusjon, er utdatert og lite effektiv, og både av hensyn til pasienter, pårørende og ansatte, og det er hensiktsmessig med en større oppgradering eller nybygg for å bedre bo- og arbeidsforhold. Ved andre institusjoner er det også behov for vedlikehold.
Folkehelseprofilen for Tjeldsund kommune viser at i aldersgruppen 18-74 år har vi en signifikant høyere andel av muskel- og skjelettplager sammenlignet med landet for øvrig. Man kan ikke trekke direkte sammenheng mellom slike statistikker og sykefravær, men det å sørge for arbeidsplasser og arbeidsstillinger som forebygger slike plager er viktig nå, og i fremtiden. Som arbeidsgiver må vi forebygge i langt større grad, slik at vi beholder våre verdifulle ansatte på jobb. En høyere andel av muskel- og skjelettplager i kommunen gjør også at vi må forebygge slike plager generelt i befolkningen, gjennom styrket satsning på frisklivs- og mestringstiltak.
Fremover blir det essensielt å få gjort en avveiing på om det lønner seg å vedlikeholde eldre bygg, eller om det er mer hensiktsmessig å betale renter og avdrag på nye, mer hensiktsmessige og attraktive lokaler.
Med et faglig blikk på sitasjonen, anser vi at vi ikke kan drifte våre helse- og omsorgstjenester på samme måte som i 2022, frem mot 2030. Det er da to nøkkelspørsmål vi stiller oss:
- Når vi ikke kan drifte slik som i dag, hva må vi da gjøre?
- Og hvordan skaper vi forståelse for de endringene som vi, faglig sett, anser som helt nødvendig?
Sammensatte utfordringer krever sammensatte løsninger
Som ledere av helse- og omsorgstjenester i Tjeldsund kommune har vi et lovverk vi må forholde oss til. Lovverket skal forvaltes uavhengig av hvor folk bor. Utfordringsbildet til helse- og omsorg dreier seg om langt mer enn institusjonstjenester og distriktspolitikk, og løsningen ligger i andre faktorer:
Vi må rette fokus på, og lykkes med:
- Forebygging, tidlig innsats og aldersvennlige samfunn
- Økt samarbeid med frivillige lag, organisasjoner og sivilsamfunn
- Et mer realistisk tjenestenivå, tydelige inntakskriterier og endret terskel på vedtaksbaserte tjenester – og vi må være tydelig på prioriteringer og forventninger
- Kapasitetsøkning i tjenesten som treffer etter behov, særlig i hjemmebaserte tjenester
I tillegg må vi utnytte kompetansen og hver ansatt i helse- og omsorg på en mer hensiktsmessig måte.
Vi må rette fokus på faktorer som
- Arbeide for heltidskultur
- Langturnus/tilrettelegging av turnus
- Primæroppgaver og fagteam
- Forebygge og redusere sykefravær
Institusjonsplasser alene løser altså ikke dagens utfordringer i helse og omsorg. Med vår høye dekningsgrad og desentrale struktur, må vi se til andre tiltak først. Vi må være sikre på at vi bruker hver krone vi disponerer riktig, samtidig som det må legges planer for investeringer.
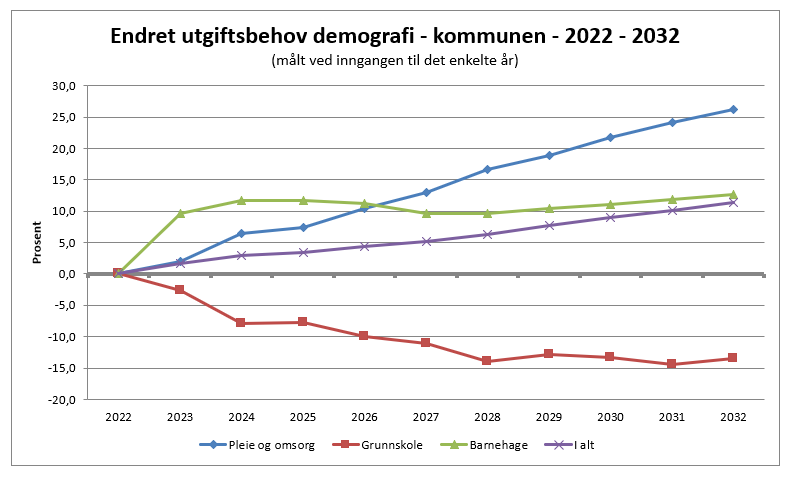
For å sikre at innbyggere forsvarlig helsehjelp også etter 2030 og inn mot 2050 er det dermed viktig å komme seg ut av Robeklisten og styrke hjemmebaserte tjenester. Kommunen må prioritere å bruke penger i tråd med endret utgiftsbehov. Det må investeres i helse- og omsorgstjenester. Vi vil ha behov for bedre rammer i fremtiden, for å kunne forvalte dagens lovverk, ta vare på ansatte og gi tjenester til dem som trenger det.
Evenskjer 13.10.2023
Per Eivind Horn – Enhetsleder Helse og omsorg midt
Elisabeth Horn – Enhetsleder Helse og omsorg sør
Solgunn Sjøvoll – Enhetsleder Helse og omsorg nord
Lena Torbergsen – Rådgiver helse og beredskap



